Unele bacterii pot chiar anihila antibioticul realizând blocaje moleculare sau pot produce enzime numite beta-lactamaze care practic dezactivează penicilină, potrivit descopera.org.
Antibioticele pot să nu mai funcționeze atunci când bacteriile vin cu diverse modalități de combatere. Bacteriile își pot schimbă impermeabiliatea membranei sau își schimbă structura complet astfel încât încât antibioticul să n-o mai recunoască și să se lege de ea.
Excesul de antibiotice are efecte negative. De exemplu, 68% dintre persoanele cu infecții ale tractului respirator (cum ar fi infecțiile sinusurilor) cărora li se prescriu antibiotice, doar 20% au nevoie de prescripții. Dacă luăm antibiotice atunci când nu avem nevoie de ele nu numai că poate provoca efecte secundare, dar poate contribui, de asemenea, la o problema mai mare: bacteriile pot deveni rezistente la antibiotice.
Antibioticele sunt asociate cu unele efecte secundare neplăcute; în timp ce sunt făcute pentru a ucide bacteriile care cauzează infecții, ele pot provoca și probleme când ucid bacteriile bune ce trăiesc în corpul nostru.
Problema antibioticelor
Sulfonamidele au fost folosite pentru prima dată în lupta împotriva infecțiilor în anii 1930. Acestea se leagă la o enzima numită dihidropteroat sintetaza, care blochează capacitatea bacteriilor de a sintetiza acidul dihidriofolic. Atunci când bacteria nu mai poate metaboliza acidul folic, bacteria nu mai poate crește și nu se mai poate multiplică.
În loc să distrugă o celulă din interior, precum penicilină, unele antibiotice blochează capacitatea celulei de a prolifera. Antibioticele macrolide sunt inhibitori ai sintezei proteinelor; de exemplu, eritromicină macrolidica funcționează prin legarea la molecule specifice, distrugând capacitatea celulei de a formă proteinele de care are nevoie pentru a se înmulți.
Majoritatea antibioticelor de pe piață sunt eficiente împotriva a numeroase tipuri diferite de bacterii, atât Gram-pozitive cât și Gram-negative.
Antibioticele lucrează fie interferand cu capacitatea bacteriilor de a-și repara AND-ul deteriorat, oprindu-i capacitatea bacteriei de a se înmulți, sau prin slăbirea peretelui celular.
 Tipul de antibiotic pe care medicul îl perscrie pentru tratarea infecției depinde de tipul de bacterii care provoacă această infecție. Majoritatea bacteriilor se încadrează în două tipuri: Gram-pozitive și Gram-negative. Această clasificare se bazează, în principiu, pe tipul de perete celular pe care îl are bacteria. Bacteriile Gram-pozitive – cum ar fi Streptococcus – au pereți celulari subțiri, ușor permeabili, cu un singur strat. Bacteriile Gram-negative – cum ar fi E. coli – au pereți celulari mai groși, mai puțîn penetrabili și sunt dispuși în două straturi. Pentru că un antibiotic să trateze cu succes o infecție bacteriană, trebuie să fie capabil să pătrundă în pereții celulelor bacteriene.
Tipul de antibiotic pe care medicul îl perscrie pentru tratarea infecției depinde de tipul de bacterii care provoacă această infecție. Majoritatea bacteriilor se încadrează în două tipuri: Gram-pozitive și Gram-negative. Această clasificare se bazează, în principiu, pe tipul de perete celular pe care îl are bacteria. Bacteriile Gram-pozitive – cum ar fi Streptococcus – au pereți celulari subțiri, ușor permeabili, cu un singur strat. Bacteriile Gram-negative – cum ar fi E. coli – au pereți celulari mai groși, mai puțîn penetrabili și sunt dispuși în două straturi. Pentru că un antibiotic să trateze cu succes o infecție bacteriană, trebuie să fie capabil să pătrundă în pereții celulelor bacteriene.
Antibioticele acționează împotriva infecțiilor bacteriene însă n-au niciun efect bun împotriva unei infecții virale, cum ar fi răceală, gripă sau gastroenterită. În timp ce toate antibioticele vor ucide sau opri creșterea bacteriilor, nu toate sunt eficiente împotriva aceleiași bacterii și nu toate lupta cu bacteriile în același mod.
Cum funcționează antibioticele?
Dar chiar și bacteriile se pot îmbolnăvi – uneori se pot infectă cu bacteriofagi, un tip de virus. Virusurile nu sunt entități vii, sunt practic fragmente de acid nucleic. În izolare, este inert și benign. Aceștia aduc gripă, variolă, turbarea, Ebola sau SIDA.
Unele bacterii pot provoca chiar și cancer. În 1983, Barry Marshall, un doctor din Australia, a constatat că numeroase forme de cancer de stomac și ulcer stomacal sunt provocate de o bacterie numită Helicobacter pylori.
 În 1952 penicilină era pe deplin eficientă împotriva tuturor tulpinilor de stafilococi. În 1960, președintele colegiului medicilor din SUA se simțea suficient de încrezător încât să declare că am eradicat infecțiile din Statele Unite, și chiar în timp ce vorbea, cam 90% dintre tulpinile de stafilococi erau pe cale de a-și dezvoltă imunitatea la penicilină.
În 1952 penicilină era pe deplin eficientă împotriva tuturor tulpinilor de stafilococi. În 1960, președintele colegiului medicilor din SUA se simțea suficient de încrezător încât să declare că am eradicat infecțiile din Statele Unite, și chiar în timp ce vorbea, cam 90% dintre tulpinile de stafilococi erau pe cale de a-și dezvoltă imunitatea la penicilină.
În lupta împotriva bacteriilor au apărut antibioticele, însă cea mai bună armă a noastră este risipită în ferme. Potrivit unei estimări, 70% dintre antibioticele folosite în lumea dezvoltată sunt date animalelor de fermă, de multe ori odată cu hrană, pentru a încuraja creșterea sau că precauție contra infecțiilor. Această folosire le oferă pe tavă bacteriilor condiții ideale pentru a-și dezvoltă imunitatea la ele.
Starea de rău atunci când ne imbolnavim nu este o consecință a virusurilor, ci o consecință a ceea ce corpul nostru încearcă să-i facă acestuia. În încercarea de a elibera organismul de agenții patogeni, sistemul imunitar distruge uneori celule sau afectează țesuturi vitale, prin urmare, atunci când nu ne simțim bine, ceea ce simțim nu sunt agenții patogeni, ci răspunsul propriului sistem imunitar.
Boală engleză a transpirației care s-a manifestat brutal între 1485 și 1552 a omorât zeci de mii de oameni înainte să se stîngă. O eficientă prea mare nu aduce nimic bun pentru niciun organism infecțios și bacteriile, în cele din urmă, ajung să dispară. Putem conviețui cu acestea fără să ne omoare, iar dacă căpătăm un mic orgainsm dăunător, de cele mai multe ori, sistemul imunitar îl va distruge.
Evident că bacteriile nu sunt capabile de premeditare, nu sunt organisme inteligente. Nu le pasă că fac rău gazdei dar în același timp majoritatea nu au dezvoltat unelte distructive. Dacă ne elimina înainte să treacă într-o altă gazdă, atunci ar putea să moară și bacteria. De-a lungul istoriei au fost cazuri de boli care au provocat epidemii terifiante și apoi au dispărut la fel de misterios cum au apărut.
Poate cea mai eficientă strategie este să își asigure ajutorul unei terțe părți mobile, cum ar fi țânțarii. Înțepătura acestora le trimite direct în fluxul sangvin, unde se pot apucă imediat de treaba, înainte că mecanismele de apărare ale victimei să-și dea seama ce le-a lovit. Iată de ce multe boli din grupa A – malaria, febra Dengue, encefalită, încep de la o înțepătura de țânțar.
Microbul obține unele beneficii dacă își îmbolnăvește gazdă. Simptomele unei boli ajută de multe ori la răspândirea acesteia. Vomitatul, strănutul și diareea sunt metode excelente de a părăși o gazdă și de a se poziționa pentru a invada o altă.
Dar ce satisfacție ar avea bacteriile să ne facă rău? Până la urmă, o gazdă moartă n-are cum să ofere ospitalitate pe termen lung. Probabil și din acest motiv majoritatea microorganismelor sunt neutre sau chiar benefice.
Aproximativ o bacterie dintr-o mie este un agent patogen pentru oameni. Organismul cel mai infecțios de pe Pământ, o bacterie numită wolbachia, nu afectează deloc oamenii – și nicio altă vertebrată – dar dacă ești un crevete, un vierme sau o musculiță de oțet, te poate face să îți dorești să nu te fi născut.
Bacteriile patogene
S-au descoperit că trăiesc în lacuri cu sodă caustică, în bazine de apă înghețată sau în vulcani noroioși, iar unele bacterii par indestructibile. Sub picioarele noastre, în Pământ, trăiesc probabil miliarde de tone de bacterii, formând ceea ce se numește ecosistem microbian litoautotrof subteran. La adâncime, microbii își restrâng dimensiunile și devin foarte leneși. Cele mai active bacterii abia dacă se divizează o dată pe secol. Se pare că secretul unei vieți lungi este să nu faci mare lucru. Când situația devine neprielnică, bacteriile sunt pregătite să își închidă toate sistemele și să aștepte vremuri mai bune.
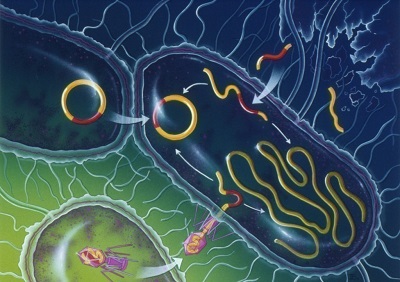 Bacteriile sunt foarte diversificate și au preferințe alimentare diferite. Unele bacterii, numite Thiobacillus concretivorans, nu pot supraviețui fără concentrații de acid sulfuric suficient de mari pentru a dizolvă metalul. Micrococcus radiophilus duce o viață fericită în recipientele cu reziduri din reactoarele nucleare, indopandu-se cu plutoniu și cu tot ce mai găsește pe acolo.
Bacteriile sunt foarte diversificate și au preferințe alimentare diferite. Unele bacterii, numite Thiobacillus concretivorans, nu pot supraviețui fără concentrații de acid sulfuric suficient de mari pentru a dizolvă metalul. Micrococcus radiophilus duce o viață fericită în recipientele cu reziduri din reactoarele nucleare, indopandu-se cu plutoniu și cu tot ce mai găsește pe acolo.
Bacteriile nu doar că se înmulțesc rapid, mai au o abilitate mai înspăimântătoare. Acestea pot schimbă între ele informații. Orice bacterie poate prelua fragmente de informație genetică de la oricare altă. Practic, toate bacteriile înoată într-o piscină genetică unică. Orice adaptare ce apare într-o zona a universului bacterian se poate răspândi în orice altă zona. Este că și cum o ființă umană s-ar putea duce la o insectă pentru a-i crește aripi sau pentru a merge pe tavan.
 Depindem de bacterii pentru a extrage azotul din aer și a-l transformă în nucleotide și aminoacizi utili pentru noi. Și nu numai atât, bacteriile sunt foarte prolifice. Unele pot da naștere unei noi generații în mai puțîn de 10 minute. La o asemenea viteză, mutațiile pot fi observate mult mai ușor. Cam la un milion de divizări apare un mutant. De obicei, mutația înseamnă ghinion pentru acesta – dar ocazional, nouă bacterie este dotată cu câte un avantaj, cum ar fi abilitatea de a evita sau a ține piept atacului antibioticelor.
Depindem de bacterii pentru a extrage azotul din aer și a-l transformă în nucleotide și aminoacizi utili pentru noi. Și nu numai atât, bacteriile sunt foarte prolifice. Unele pot da naștere unei noi generații în mai puțîn de 10 minute. La o asemenea viteză, mutațiile pot fi observate mult mai ușor. Cam la un milion de divizări apare un mutant. De obicei, mutația înseamnă ghinion pentru acesta – dar ocazional, nouă bacterie este dotată cu câte un avantaj, cum ar fi abilitatea de a evita sau a ține piept atacului antibioticelor.
Bacteriile transformă reziduurile noastre și le fac refolosibile. Ele purifică apă și păstrează solurile productive. Sintetizează vitaminele din digestia noastră, transformă alimentele în zaharuri folositoare și pornesc războiul împotriva microbilor străini.
Bacteriile sunt microorganisme procariote monocelulare și sunt cele mai vechi forme de viață, răspândite în aer, apă, sol și în organisme. Bacteriile s-au descurcat fără noi miliarde de ani, însă noi n-am rezistă nicio zi fără ele.
Rezultatul firesc al descoperirii acestor fenomene a fost continuă căutare de antibiotice noi, capabile să inactiveze microorganismele rezistente la antibioticele deja existente. Totuși s-a constatat că după un anumit timp de la introducerea unui nou antibiotic de semi-sinteză, sau a unei noi clase de antibiotice, este posibilă apariția tulpinilor bacteriene rezistente la acestea, tocmai datorită faptului că rezistență la antibiotice este un fenomen evolutiv.